不妊治療・検査について
不妊治療
当院のメインとなる不妊治療は、夫婦で取り組む治療です。男性不妊・女性不妊の両方から治療方針を組み立てて行います。
当院の不妊症外来のステップは、4ステップとなっております。
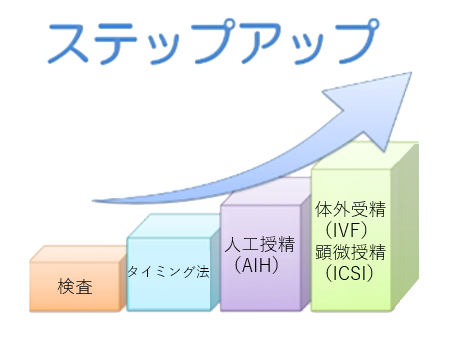
検査およびタイミング療法で約3ヶ月、人工授精3~4周期、体外受精は、12~14ヶ月(約1年)以内の妊娠を目指し、最短期間で最善の治療方針を立てています。
検査
不妊の原因
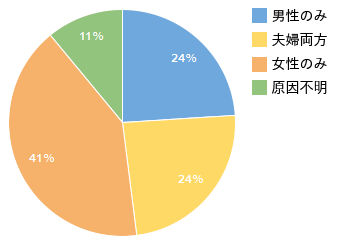
治療はあくまでも夫婦2人で行うものです。
女性の不妊原因・男性の不妊原因・夫婦の不妊原因と不妊にはいろいろな原因があります。
当院では、初めにご夫婦のどこに原因があるのか?を検査しその検査結果をもとに、ご夫婦の今後の治療方針(スケジュール)を組み立てていきます。
女性の検査
| 時期 | 検査内容 |
|---|---|
| 初診時 | ・内診 ・AMH ・感染症採血 ・子宮癌健診 ・クラミジア検査 ・経膣超音波検査 ・基礎体温測定 ・精液検査の予約 ・カウンセリングをしながら、基礎体温を元にタイミング指導をします。 出来るだけ自然に近いかたちの妊娠を目指します。 |
| 月経2~5日目 | ・生理中の経膣超音波検査(卵巣年齢予測) ・ホルモン測定(女性ホルモン、甲状腺ホルモン) ・抗精子抗体検査 |
| 月経7~10日目 | ・子宮卵管造影検査(HSG) |
| 月経12~16日目 | ・経膣超音波検査 ・頚管粘液検査 |
| 排卵日の頃卵胞チェック | ・フーナーテスト(性交後試験) |
| 月経16~20日目前後 | ・経膣超音波検査(排卵の確認) ・黄体ホルモンの補充 |
| 月経21日前後 | ・黄体ホルモン、卵胞ホルモンの測定 |
基礎体温測定
女性ホルモンが正常に働いているかを確認し、排卵日を把握します。
妊娠可能なタイミングを指導します。
ご自分で把握出来る体内データですから、持続して測定していきましょう。
ホルモン検査
採血を通して、黄体ホルモン・卵胞ホルモン、プロラクチンなどを測定します。
卵胞期・黄体期などの周期に合わせて行います。
AMH検査
卵巣に残っている卵子の数が何歳相当であるかを調べる検査です。
頸管粘液検査
子宮の入り口から分泌される頸管粘液は、精子を受け入れるために排卵日前に分泌量が増加します。
その分泌が正常か確認します。
フーナーテスト
子宮頸管粘液と精子の相性を調べる検査です。
性交後に女性が来院し、膣内粘液・頸管粘液などを採取し、顕微鏡にて精子が無事に頸管を通過出来るかどうかを検査します。
子宮卵管造影検査
卵管が詰まっていないか、細くないかなどを確認する検査です。
専用の注入器で、子宮口から生理食塩水を注ぎ込み、卵管につまりがないかどうか検査します。
この検査の後に妊娠に及ぶケースが多々あります。
経膣超音波検査
超音波を発信する器具(プローブ)を膣内に入れ、子宮や卵巣に接近して画像を映し出す検査です。
卵胞の状態や子宮内膜の厚さなどを調べます。
確実な排卵を判定出来る検査です。
抗精子抗体検査
抗体があると、抗体と精子が結びつき精子の動きを止めてしまいます。
体外受精・顕微授精の適応となります。
男性の検査
精子検査
以下の項目を調べることが出来ます。
*自宅採取、院内採取(メンズルーム)の選択が可能です。
| 精液量 | 1.5ml以上 |
|---|---|
| ph | 7.2以上 |
| 精子濃度 | 1ml中に1,500万個以上 |
| 精子運動率 | 運動精子が40%以上、 前進運動精子が32%以上 |
| 正常形態精子 | 4%以上 |
| 生存率 | 58%以上 |
| 白血球 | 1ml中に100万個未満 |
この数値と照らし合わせて精液検査の結果が伝えられます。精子の数量だけでなく運動率や奇形率も調べます

睾丸検査
精巣の容積・硬さや、精管の有無・太さ、精索静脈瘤の有無などを調べます。
ホルモン検査
下垂体から分泌される「FSH・LH・プロラクチン」と、主に精巣で作られている「テストステロン」の値を測定します。
抗精子抗体検査
抗体があると、精子の運動性がなくなったり、受精能が失われたりします。
タイミング療法とは
基礎体温やホルモン検査、頸管粘液検査や超音波検査などから医師が排卵日を予測し、最も妊娠しやすい時期に性交渉(タイミング)をおとり頂く方法です。
必要に応じて飲み薬やお注射を使用します。使用することにより、卵胞の成熟を促し、頚管粘液を増やしたり、子宮内膜を厚くすることで妊娠率を高めます。
人工授精
人工授精とは
採取した精液を洗浄・濃縮して、運動性の良い精子を子宮内に注入します。
その後の受精・着床は自然妊娠と全く同じです。
女性側の頸管粘液の分泌が充分でない方、フーナーテストの結果が良くない方など、精子が子宮までスムーズに通過出来ない時に、柔らかい専用チューブで子宮内まで、運動性の良い精子を送り込みます。
良好精子の数が少ない、精子の運動率が良くないといった男性側に原因があった場合は、この人工授精で妊娠が可能となります。
原因不明不妊といわれているもののうち「ピックアップ障害」「受精障害」などのある方は、この人工授精でも妊娠は難しいです。
そのような方は、体外受精・顕微授精へステップアップとなります。
*凍結精子による人工授精も可能です。
ART(体外受精・顕微授精)
―高度生殖医療技術― 体外受精 ・顕微授精
体外受精とは
卵子を体外に取り出して、培養液の中で精子と受精させ、受精胚を3日から5日目に子宮内に戻す治療を体外受精・胚移植と言います。
顕微授精とは
顕微鏡を見ながら採取した精子を、卵子の細胞質の中に直接送り込む方法です。
極端に精子の数が少ない場合や運動精子が少ない場合でも受精が可能です。
妊娠において重要なポイントは、卵子の質の良さです。
卵子というものは女性の年齢と共に一緒に加齢していく細胞ですので、卵子の質が下がらないうちに子宝を手にされて欲しいと願います。
年齢が高くなればなるほど、受精能力が下がります。
無事に受精しても、受精卵の染色体異常率は上がってしまいます。
生命力の強い卵子と生命力の強い精子が出会う事が一番です。
体外受精・顕微授精共に、卵子と精子を出会わせる事には人の手がかかりますが、生命力の強い卵子と生命力の強い精子が無事に出会って生命力の強い受精卵となり、その受精卵が元気に分割を繰り返し、子宮内膜に無事に着床して赤ちゃんとなっていく過程は、全て母親側の卵子と父親側の精子の力以外の何ものでもありません。
私達は誠心誠意、そのお手伝いをさせて頂きます。
アクセス
Access
東急東横線都立大学駅より 徒歩30秒
目黒通り沿い三井住友銀行ビル6F
入口は目黒通り沿いにあります
〒152-0031
東京都目黒区中根1-3-1
三井住友銀行都立大学駅前ビル6F
診療時間
Hours
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 受付時間 09:45~12:30 診療時間 10:00~13:00 |
○ | ○ | ○ | △ | ○ | ○ | △ |
| 午後 受付時間 14:45~18:30 診療時間 15:00~19:00 |
○ | ○ | ○ | △ | ○ | △ | △ |
| 午前 受付時間 09:45~12:30 診療時間 10:00~13:00 |
午後 受付時間 14:45~18:30 診療時間 15:00~19:00 |
|
|---|---|---|
| 月 | 〇 | 〇 |
| 火 | 〇 | 〇 |
| 水 | 〇 | 〇 |
| 木 | △ | △ |
| 金 | 〇 | 〇 |
| 土 | 〇 | △ |
| 日 | △ | △ |
土曜日
午前 受付時間 8:45~11:30 診療時間 9:00~12:00
午後 特別予約のみ
休診日(ART特別指定外来のみ行います)
木曜・日曜・祝日
祝日が入る週の木曜日は一日診療を行います。









